Contents
- 1 Hai dei problemi di salute e il tuo medico ti ha comunicato che devi cominciare ad assumere il Coumadin?
- 1.0.1 Il Warfarin è un farmaco ad uso anticoagulante, noto anche sotto il marchio commerciale di Coumadin.
- 1.0.2 La Farmacologia
- 1.0.3 Coumadin: rischi (e vantaggi)
- 1.0.4 Gli effetti collaterali del warfarin possono includere:
- 1.0.5 Interazioni farmacologiche
- 1.0.6 Le controindicazioni assolute al warfarin includono:
- 1.0.7 Controindicazioni relative
- 1.1 Effetti farmacologici del warfarin
Hai dei problemi di salute e il tuo medico ti ha comunicato che devi cominciare ad assumere il Coumadin?
Niente paura, ti basterà leggere questo articolo in modo da farti una idea più precisa su quella che ti aspetta e che dovrai fare per gestire al meglio la tua terapia. Devi sapere che molta gente assume cronicamente farmaci, ogni giorno, e molti assumono farmaci anticoagulanti, come il coumadin (nome commerciale del warfarin) e vive tranquillamente, quindi la prima cosa da sapere è che l’assunzione del coumadin non cambierà in nessun modo la tua vita, dovrai solo avere dei piccoli accorgimenti che ti spiegherò in seguito.
In questo articolo i termini warfarin e coumadin saranno usati indifferentemente, indicando la stessa molecola.
Il Warfarin è un farmaco ad uso anticoagulante, noto anche sotto il marchio commerciale di Coumadin.
La particolarità assoluta del principio attivo è che inizialmente veniva commercializzato come un pesticida per i topi! Ben presto si capì però che poteva essere usato in maniera innocua nella cura e nella prevenzione della trombosi vascolare e dell’embolia. È un farmaco che è stato approvato per l’uso medico circa cinquanta anni fa e continua ad essere un farmaco anticoagulante comunemente usato nella pratica medica.
La Farmacologia
Il warfarin contribuisce a ridurre (anche azzerare ad alti dosaggi) la coagulazione del sangue e, di conseguenza, a ridurre l’eventualità di trombosi e l’embolia. E’ un antagonista dell’enzima responsabile del processo di ossidazione della vitamina K nel fegato.
La vitamina K è fondamentale per il normale processo di coagulazione, per cui il warfarin inibisce la cascata della coagulazione e riduce di conseguenza il rischio di trombosi.
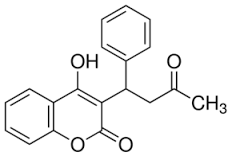
composizione chimica del warfarin
Coumadin: rischi (e vantaggi)
Quando il medico deciderà per la prescrizione del coumadin, avrà valutato sia i benefici, che gli ipotetici rischi che si possono avere assumendolo.
Il vantaggio principale del warfarin è la riduzione del processo di coagulazione e il relativo rischio di riduzione della trombosi, oltre chiaramente ad una azione di prevenzione. Il valore di questa prestazione varia a seconda della probabilità che il paziente soffra di questa condizione e della gravità se si verifica. Ad esempio, le persone con una storia familiare di trombosi venosa profonda possono trarre maggiore vantaggio dall’uso del warfarin, oltre a quelli che presentano condizioni mediche concorrenti, come malattie cardiache (fibrillazione atriale).
Questi benefici devono quindi essere pesati contro i rischi che il warfarin comporta se si decide di assumerlo. La considerazione più importante è il rischio di sanguinamento aumentato, a causa del modo in cui il farmaco funziona. Uno dei primi problemi nei pazienti che assumono warfarin è la possibilità che una ipotetica ferita da taglio di solito richiede più tempo per smettere di sanguinare. Se l’individuo è probabile che soffra di sanguinamenti, ad esempio una persona anziana che cade regolarmente, il rischio nel prendere il warfarin è maggiore.
Un ipotetico trauma al ginocchio provocherà un ginocchio molto più gonfio del solito, con possibilità anche di sviluppare un vasto ematoma
Chiaramente non va assolutamente assunto da persone che hanno già difetti es. genetici della coagulazione.
Gli effetti collaterali del warfarin possono includere:
Algie addominali
Brividi
Febbre
emorragie gastrointestinali
Cefalee
Nausea e vomito
Cambi di sapore

il warfarin inizialmente ero usato come veleno per topi
Interazioni farmacologiche
Il Warfarin è famoso per il vasto numero di farmaci con cui interagisce, in quanto esercita il suo effetto nel fegato dove la maggior parte dei principi attivi sono metabolizzati.
È opportuno controllare la terapia farmacologica assunta di qualsiasi paziente a cui viene consigliato di iniziare la terapia con coumadin. Alcuni farmaci a base di erbe, possono anche cambiare la concentrazione di vitamina K nel sangue e avere un effetto clamoroso sul sanguinamento e la coagulazione.
Inoltre, alcune alimenti possono interagire con warfarin, come il pompelmo e il succo di mirtilli. Gli alimenti ad alto contenuto di vitamina K come gli spinaci possono anche influenzare i fattori di coagulazione e l’effetto del coumadin, riducendolo.
E’ quindi importante “educare” il paziente all’uso e all’assunzione del coumadin. Deve essere somministrato per via orale una volta al giorno allo stesso tempo, anche se con o senza cibo non fa differenza. Se si salta una dose, deve essere assunto non appena il paziente se ne ricorda, altrimenti gli effetti diminuendo potrebbero esporre il paziente alla malattia per cui si è decisa l’assunzione del coumadin.
Saranno necessari frequenti esami del sangue, specialmente all’avvio della terapia per determinare la giusta dose di warfarin. Il rapporto normalizzato internazionale (INR) è usato per quantificare i fattori di coagulazione e l’efficacia della dose.
Si raccomanda ai pazienti di continuare a mangiare seguendo una dieta normale e sana. Sebbene alcuni alimenti influenzino l’efficacia del warfarin, se i pazienti consumano una dieta costante ogni settimana, la dose sarà adeguata alla dieta del paziente. Quantità insolitamente elevate di verdure a foglia verde o pompelmo possono alterare il funzionamento del warfarin.
La maneggevolezza del farmaco, il suo rapporto dose-risposta e i molti fattori che determinano la sua efficacia significa che anche dopo 60 anni di utilizzo di questo farmaco, è ancora fondamentale stabilire attraverso dei periodici esami del sangue il dosaggio idoneo e più sicuro per il paziente.
Tuttavia, prima di cominciare la terapia è fondamentale capire se nell’anamnesi e nella storia clinica del paziente ci sono delle patologie che controindicano in maniera assoluta all’assunzione del farmaco.
Le controindicazioni assolute al warfarin includono:
Grandi varici esofagee (soprattutto se con precedente sanguinamento)
Programma imminente di interventi di chirurgia in elezione (es. protesi di anca).
Un numero di piastrine inferiore alle 50 mila.
Ipersensibilità specifica al farmaco: si possono verificare eventi infausti come la necrosi ischemica della pelle o il priapismo.
Gravidanza : il farmaco può avere sul feto effetti teratogeni, o addirittura nei primi tre mesi di gestazione provocare un aborto con morte fetale.
Infezioni epatiche (che virali) con deficit di produzione della vitamina K.
Controindicazioni relative
Le controindicazione relative richiederanno da parte del medico di riferimento una attenta valutazione dei rischi e dei benefici, per capire se bisognerà ricorrere all’assunzione del farmaco.
Precedente storia di stroke emorragico
Presenza di recenti sanguinamenti dell’organismo senza apparente causa nota
Recente storia di ulcera gastrica o duodenale
Scarsa “compliance” del paziente a seguire scrupolosamente i dosaggi prescritti
Pregressa storia di alcolismo cronico
Ipertensione essenziale poco controllata, o non trattata farmacologicamente
Fattori genetici che influenzano la risposta organica al warfarin
Sia i fattori genetici che ambientali influenzano la risposta individuale al warfarin. Le mutazioni del gene del citocromo P450 sono una causa comune di variazione nella risposta all’assunzione del farmaco.
Vi è una resistenza al farmaco di tipo ereditaria, dovuta all’alterazione del recettore epatico a cui si lega il principio attivo. Tali pazienti necessiteranno di dosaggi più elevati per raggiungere un livello soddisfacente di anticoagulazione.
Alcuni farmaci possono influenzare sia l’assorbimento che il metabolismo del warfarin, come la colestiramina (ne rallenta l’assorbimento).
Farmaci come il cotrimossazolo e l’amiodarone potenziano invece l’attività anticoagulante indotta da warfarin. Al contrario, farmaci come i barbiturici, rifampicina e carbamazepina riducono la sua efficacia farmacologica aumentando il suo metabolismo.
Condizioni patologiche come la malnutrizione possono portare ad una eccessiva concentrazione involontaria del warfarin a causa del basso consumo di vitamina K e dei livelli di albumina sierica. in linea generale, inoltre, le donne necessitano di dosaggi leggermente inferiori rispetto agli uomini. Se l’INR aumenta troppo rapidamente a livelli terapeutici, può significare che la clearance metabolica è inferiore al normale, richiedendo una riduzione del dosaggio e viceversa.
In generale, il warfarin a dosi terapeutiche provoca una riduzione del 30-50% nella produzione e nella carbossilazione dei fattori della coagulazione, portando a una diminuzione della capacità funzionale del sistema di coagulazione.

Effetti farmacologici del warfarin
I primi effetti sull’INR e conseguentemente sul meccanismo della coagulazione, compaiono di solito 24-36 ore dopo una dose di warfarin. Questoi effetti non sono correlati ad una cessazione effettiva dell’attività trombotica nel corpo, ma piuttosto alla clearance dei fattori della coagulazione, il primo dei quali è il fattore VII, a causa della sua breve emivita di sei ore.
La formazione e l’espansione del trombo sono influenzati dalla somministrazione di warfarin dopo circa cinque giorni. Questo perché è il tempo che ci vuole per eliminare la protrombina funzionale (fattore II) dal corpo, con una tempistica media di circa 50 ore.
Questa differenza significa che le dosi di carico del warfarin non sono utili e possono essere pericolose. Questo perché la lunga emivita della protrombina ritarda gli effetti antitrombotici del warfarin, nonostante gli aumenti più immediati dell’INR.
Paradossalmente delle dosi molto alte i warfarin potrebbero portare nelle prime 36 ore una fase di ipercoagulabilità e quindi rischio di trombosi, andando a provocare il consumo della proteina c.
Warfarin è un farmaco anticoagulante orale e rimane il più diffuso nella sua categoria. Il suo uso primario è quello di prevenire e trattare la trombosi venosa e di prevenire e arrestare l’estensione dei coaguli. Questa è anche la ragione per il suo utilizzo nella fibrillazione atriale.
Nell’ultimo periodo una nuova classe di farmaci anticoagulanti (esempio il rivaroxaban) hanno sostituito per una serie di indicazioni il warfarin, diminuendone l’uso nella popolazione, essendo questi ultimi dei farmaci più maneggevoli che non necessitano di dosaggi periodici dell’INR.
Le indicazioni più comuni per il warfarin sono:
-Prevenzione di trombosi venosa profonda che può verificarsi a seguito di un intervento di chirurgia maggiore (chirurgia generale, ortopedica o ginecologica), con conseguente allettamento prolungato del paziente. È anche talvolta associato alla chemioterapia per alcune malattie maligne. Solitamente è sufficiente un rapporto normalizzato internazionale (INR) da 2 a 3 con warfarin. La durata della profilassi di warfarin in questi casi è generalmente di tre mesi.
-Trattamento e prevenzione della trombosi venosa, sia spontanea, ricorrente o associata a fattori di rischio, come la sindrome dell’anticorpo antifosfolipide o altre trombofilie. Condizioni in cui occasionalmente si sia sviluppata una trombosi venosa profonda (TVP) necessitano di solito di terapia per 3-6 mesi, mentre una trombosi secondaria ad una trombofilia richiede una terapia duratura.
-Prevenzione dell’embolia polmonare.
-Prevenzione dell’embolia sistemica nella fibrillazione striale. La fibrillazione striale è una condizione che ha come effetto principale la formazione di trombi all’interno dell’atrio con conseguente distacco di emboli che possono andare in circolo.
-La prevenzione dell’embolia sistemica in valvole cardiache meccaniche che sono inclini a sviluppare la trombosi sembra essere un beneficio ben consolidato del warfarin, sebbene con complicazioni emorragiche aumentate rispetto ai farmaci antiaggreganti. Si raccomanda il trattamento continuo di warfarin rispetto ai tre mesi di terapia con valvole bioprotesiche a basso rischio.
Altre indicazioni (attualmente in disuso per l’introduzione dei nuovi farmaci anticoagulanti):
-La prevenzione primaria dell’infarto acuto del miocardio in pazienti con malattia arteriosa periferica o altri fattori ad alto rischio.
-Ulteriori indicazioni dubbie come la prevenzione di attacchi ischemici transitorie ricorrenti e infarto miocardico ripetuto, ictus o morte nei pazienti con infarto miocardico acuto. in questi casi di solito è sufficiente l’assunzione dell’aspirina da sola.
-Prevenzione dell’embolia sistemica nella stenosi mitrale con ritmo sinusale e fibrillazione atriale associata a malattie cardiache valvola.
-Trattamento di pazienti con diagnosi di embolia sistemica a causa di un difetto cardiaco congenito come il frame ovale pervio o altre cause sconosciute.
-Prevenzione dell’embolia sistemica in cardio-miopatia dilatativa.
Nella maggior parte delle situazioni, la dose di warfarin è calibrata in maniera da avere un INR target che oscilla tra il 2 e il 3 . Il dosaggio e la maneggevolezza del warfarin sono un problema a causa della suo stretto intervallo di sicurezza e della lunga emivita in circolazione. Ciò porta ad avere più frequentemente del previsto un livello di tossicità, oppure un livello di inefficacia terapeutica. Lo scopo della terapia è quello di assicurarsi che il paziente riceva la dose di warfarin che sia la più bassa possibile per impedire che i coaguli si formino o si estendano.